Inhalt:
- Was ist Parodontitis?
- Was sind die Ursachen von Parodontitis?
- Wie erkennt man Parodontitis? Symptome
- Diagnose
- Was können Sie jetzt tun?
- Mythen und Fakten über Parodontitis
- Abschluss
Parodontitis, auch bekannt als Zahnhalteapparat, ist eine chronische Entzündungskrankheit, die Zahnfleisch, Knochen und Zahnhalteapparat angreift. Sie beginnt mit der Ansammlung von Plaque und Bakterien und kann unbehandelt zum Zahnverlust führen.
Gibt es eine Lösung? Absolut ja – bei rechtzeitigem Eingreifen lässt sich Parodontitis durch eine Kombination aus Mundhygienemaßnahmen, professionellen Behandlungen und, falls erforderlich, chirurgischen Eingriffen stoppen oder verlangsamen. Je früher die Symptome auftreten, desto besser sind die Heilungschancen.
Wenn Sie Symptome bemerken, warten Sie nicht – vereinbaren Sie umgehend einen Termin bei Ihrem Zahnarzt, sobald Sie Zahnfleischbluten oder -schwellungen feststellen. Beginnen Sie mit einer verbesserten Mundhygiene zu Hause, aber professionelle Hilfe ist entscheidend für eine gründliche Reinigung und um weiteren Schäden vorzubeugen.
In diesem umfassenden Ratgeber erfahren Sie alles Wichtige: von Symptomen und Diagnose über wirksame Behandlungsmethoden und Vorbeugung bis hin zu Empfehlungen, wann Sie einen Spezialisten aufsuchen sollten. Unser Ziel ist es, Ihnen zu einem gesunden Lächeln zu verhelfen und Komplikationen vorzubeugen.
Kontaktieren Sie unsere Zahnarztpraxis und Vereinbaren Sie einen Termin mit einem professionellen Zahnarzt. und MonDent-u.
Was ist Parodontitis?
Parodontitis ist eine schwerwiegende Zahnfleischerkrankung, die über eine einfache Entzündung hinausgeht. Es handelt sich um eine Infektion des Zahnhalteapparates, einschließlich Zahnfleisch, Zahnhalteapparat und Kieferknochen. Unbehandelt kann sie zur Zerstörung dieser Strukturen führen, was wiederum Zahnlockerung und Zahnverlust zur Folge haben kann. Laut den Centers for Disease Control and Prevention (CDC) sind weltweit Millionen Erwachsene von Parodontitis betroffen, und die Erkrankung verläuft oft unbemerkt.
Parodontitis vs. Parodontitis – gleiches Konzept, unterschiedliche Namen
Im allgemeinen Sprachgebrauch ist „Parodontitis“ eine umgangssprachliche Bezeichnung für das, was Zahnärzte als „Parodontitis“ bezeichnen. Beide Begriffe beschreiben dieselbe Erkrankung: eine chronische Entzündung, die durch Bakterien verursacht wird. Der einzige Unterschied liegt in der Terminologie. „Parodontitis“ ist ein älterer, umgangssprachlicher Begriff, während „Parodontitis“ den Entzündungsprozess betont (die Endung „-itis“ bedeutet Entzündung). Ungeachtet der Bezeichnung ist es wichtig zu wissen, dass es sich hierbei nicht nur um ein kosmetisches Problem handelt, sondern um eine ernstzunehmende Erkrankung, die Ihre allgemeine Gesundheit beeinträchtigen kann, einschließlich Ihres Risikos für Herzerkrankungen und Diabetes.
Der Prozess beginnt mit der Ansammlung von Zahnbelag, der sich zu Zahnstein verhärtet. Bakterien verursachen eine Zahnfleischentzündung (Gingivitis), die unbehandelt tief ins Zahnfleisch eindringt und Knochen und Gewebe zerstört. Dadurch entstehen Zahnfleischtaschen, in denen sich Bakterien weiter vermehren können.
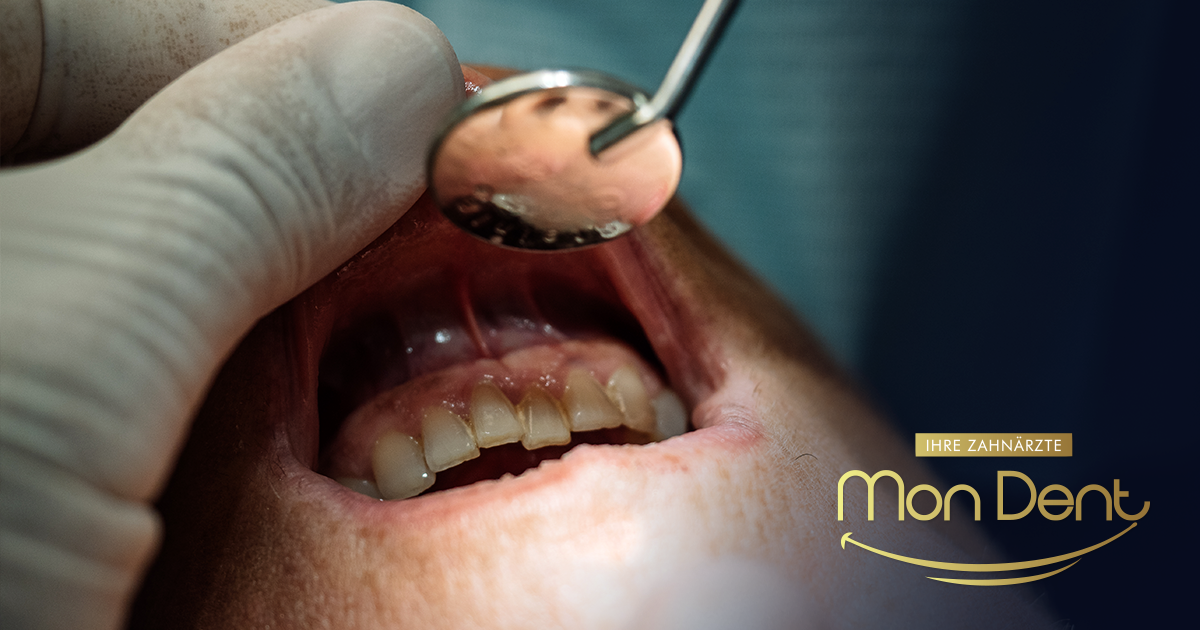
Was sind die Ursachen von Parodontitis?
Parodontitis entsteht nicht über Nacht, sondern ist das Ergebnis eines Zusammenspiels verschiedener Faktoren. Der Hauptverursacher ist mangelhafte MundhygieneDadurch können sich Plaque und Zahnstein ansammeln. Rauchen stellt ein weiteres großes Risiko dar, da es das Zahnfleisch schädigt und die Heilung verlangsamt. Diabetes Erschwerend kommt hinzu, dass ein hoher Blutzuckerspiegel Bakterien nährt und das Immunsystem schwächt. Die Genetik spielt eine Rolle: Wenn Ihre Eltern an Parodontitis litten, ist Ihr Risiko höher. Stress, bestimmte Medikamente (wie diejenigen, die gegen Bluthochdruck sind) und hormonelle Veränderungen (während der Schwangerschaft oder der Menopause) tragen ebenfalls dazu bei.
Wie Bakterien und die Immunantwort zu Knochenschäden führen
Plaquebakterien produzieren Toxine, die die Immunantwort des Körpers auslösen. Anstatt zu schützen, kann diese Reaktion manchmal überhandnehmen und zum Abbau von Knochen und Gewebe führen. Beispielsweise greifen Enzyme von Immunzellen körpereigene Strukturen an – ein Phänomen, das als Autoimmunreaktion bekannt ist. Dies tritt besonders häufig bei Rauchern auf, da die Durchblutung des Zahnfleisches reduziert ist und sich Bakterien dadurch leichter vermehren können. Bei Diabetes ist das Immunsystem geschwächt, sodass sich die Infektion schneller ausbreitet.
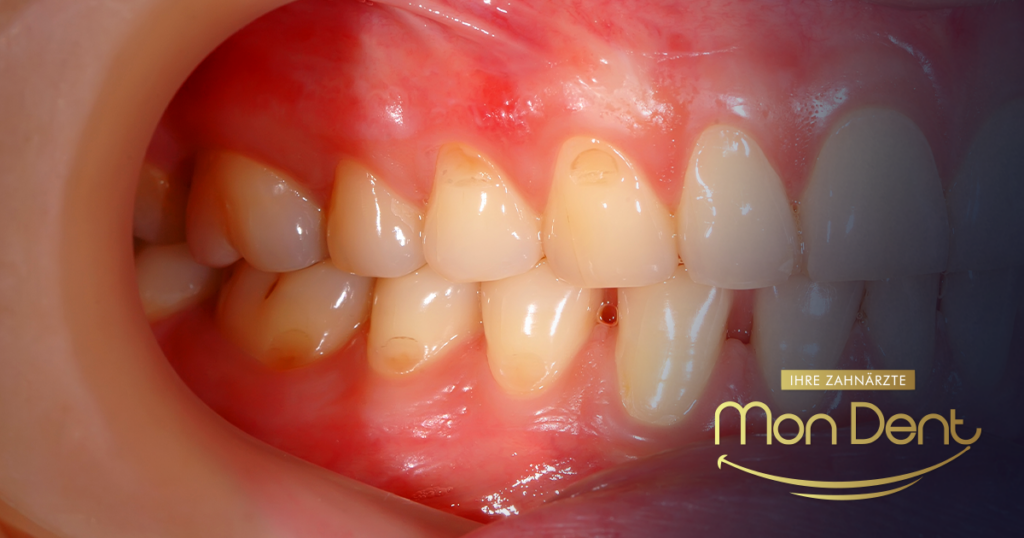
Parodontitis-Symptome – wie man sie frühzeitig erkennt
Eine frühzeitige Erkennung der Symptome kann Ihre Zähne retten. Hier sind die häufigsten Anzeichen:
- Zahnfleischbluten beim Zähneputzen oder der Anwendung von Zahnseide – das ist das erste Warnsignal.
- Rötung, Schwellung oder Druckempfindlichkeit des Zahnfleisches.
- Unangenehmer Atem (Halitosis), der nicht verschwindet.
- Zurückgehendes Zahnfleisch, wodurch die Zähne länger erscheinen.
- Bildung von Zahnfleischtaschen zwischen Zahnfleisch und Zähnen.
- Zähne schütteln oder bewegen.
- Schmerzen beim Kauen oder Zahnverlust in fortgeschrittenen Stadien.
MonDent-Tipp: Gewöhnliche Gingivitis kann Blutungen verursachenHält es jedoch länger als eine Woche an oder tritt es in Verbindung mit Schwellungen auf, ist das ein Warnsignal. Ignorieren Sie es nicht in der Annahme, es sei „normal“, denn Vorbeugen ist immer besser als Heilen.
Diagnose: Was Sie beim Zahnarzt erwartet
Beim Zahnarzt beginnt die Diagnose mit einer visuellen Untersuchung von Zahnfleisch und Zähnen. Anschließend werden die Zahnfleischtaschen sondiert – eine dünne Sonde misst die Tiefe zwischen Zahnfleisch und Zahn (normal sind 1–3 mm; über 4 mm deuten auf ein Problem hin). Röntgenaufnahmen (z. B. Orthopan oder DVT) zeigen Knochenabbau. Die Zahnbeweglichkeit wird durch Bewegen der Zähne überprüft.
Wie schwerwiegend sind die Befunde (Stadien der Parodontitis)?
Parodontitis wird in Stadien eingeteilt: leicht (Taschen 4–5 mm, minimaler Knochenabbau), mittelgradig (5–7 mm, sichtbarer Knochenabbau) und schwer (über 7 mm, lockere Zähne). Frühstadien sind leichter zu behandeln, daher sind regelmäßige Kontrolluntersuchungen entscheidend.
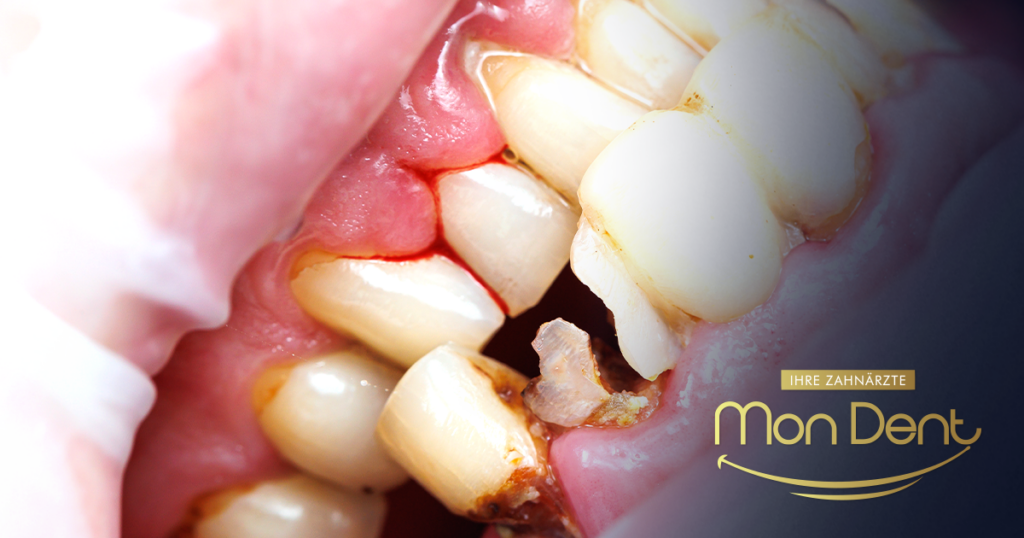
Behandlungsmethoden: von konservativen bis hin zu chirurgischen Eingriffen
Die Behandlung richtet sich nach dem Stadium, das Ziel ist jedoch die Beseitigung der Bakterien und die Wiederherstellung der Zahnfleischgesundheit.
Nicht-chirurgische Verfahren (Zahnsteinentfernung und Kürettage / professionelle Zahnreinigung, Wurzelglättung)
Wir beginnen mit einer gründlichen Reinigung: Durch die Zahnsteinentfernung wird Zahnstein entfernt, und die Wurzelglättung glättet die Wurzeloberfläche, um Neubildungen vorzubeugen. Dies ist in den frühen Stadien wirksam.
Antibiotika und lokale Therapien (Gele, antibiotische Umschläge)
Antibiotika (oral oder als Gel zur äußerlichen Anwendung) helfen bei der Bekämpfung von Bakterien. Beispielsweise werden antibiotikahaltige Kapseln in Taschen eingelegt, um eine lokale Wirkung zu erzielen.
Chirurgische Therapie (Parodontalchirurgie, regenerative Verfahren, Transplantationen)
In fortgeschrittenen Fällen wird das Zahnfleisch operativ angehoben, um es gründlich zu reinigen, oder es werden Knochentransplantate zur Regeneration eingesetzt. Regenerative Verfahren mit Proteinen regen das Wachstum von neuem Gewebe an.
Was können Sie jetzt tun?
Wenn Sie Symptome bemerken, beginnen Sie damit, Ihre Zähne zweimal täglich gründlich zu putzen und Zahnseide sowie Interdentalbürsten zur Reinigung der Zahnzwischenräume zu verwenden. Spülen Sie Ihren Mund mit Salzwasser, um vorübergehend Linderung zu verschaffen. Vermeiden Sie Rauchen und zuckerhaltige Lebensmittel. Dies ist jedoch nur eine vorübergehende Maßnahme, um professionelle Hilfe in Anspruch zu nehmen – vereinbaren Sie umgehend einen Termin, wenn die Blutung anhält oder Ihr Zahnfleisch schmerzt.
Warnzeichen: anhaltender Mundgeruch, Zahnfleischrückgang oder lockere Zähne.
Mythen und Fakten über Parodontitis
Mit: Parodontitis betrifft nur ältere Menschen. Tatsache: Es kann auch im Alter von 30 Jahren auftreten, insbesondere bei Rauchern oder Menschen mit genetischer Veranlagung.
Mit: Wenn ich keine Karies habe, ist mein Zahnfleisch in Ordnung. Tatsache: Parodontitis ist unabhängig von Karies – der Fokus liegt auf dem Zahnfleisch.
Mit: Zahnseide ist nicht notwendig. Tatsache: Es ist unerlässlich für die Entfernung von Zahnbelag zwischen den Zähnen.
Mit: Parodontitis ist unheilbar. Tatsache: Sie kann durch Behandlung kontrolliert und gestoppt werden.
Abschluss
Stellt Ihr Zahnarzt eine fortgeschrittene Parodontitis fest, überweist er Sie an einen Parodontologen – einen Spezialisten für Zahnfleischerkrankungen. Sie können eine detaillierte Untersuchung, individuell abgestimmte Behandlungen und Nachsorge erwarten. Bei MonDent nutzt unser Spezialistenteam modernste Methoden, darunter KI-Unterstützung für eine präzisere Diagnose.
Parodontitis ist eine ernstzunehmende, aber behandelbare Erkrankung. Frühes Erkennen der Symptome, sorgfältige Mundhygiene und professionelle Behandlungen sind der Schlüssel zu einem gesunden Lächeln. Warten Sie nicht – Vereinbaren Sie einen Termin in der Zahnarztpraxis MonDent. Heute und bewahren Sie Ihre Zähne für viele Jahre.